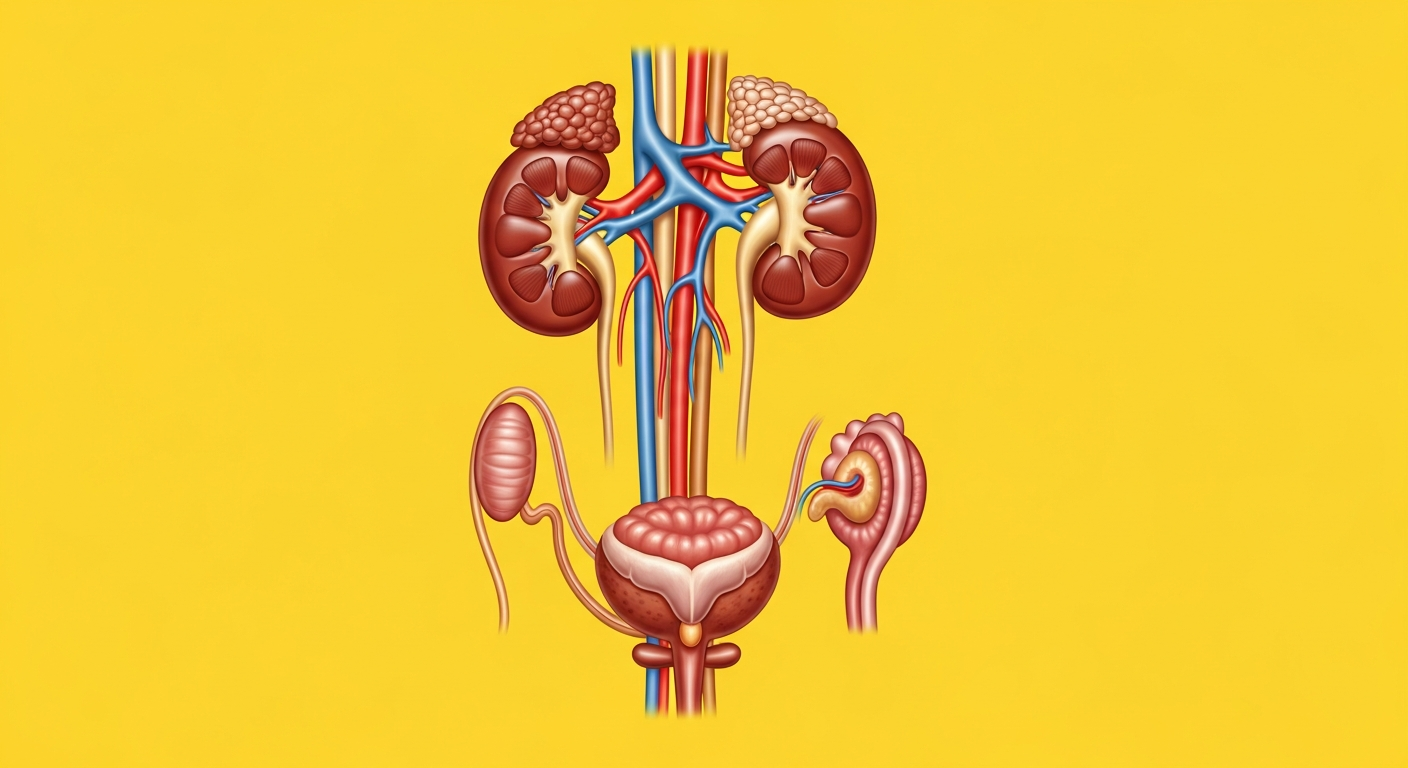
Wenn Urin unkontrolliert abgeht, denken die meisten Menschen zunächst an eine klassische Blasenschwäche. Doch nicht immer liegt die Ursache in der Harnblase oder der Harnröhre selbst. Bei der extraurethralen Inkontinenz verliert der Körper Urin über Wege, die außerhalb der normalen Harnröhre liegen – eine Form der Inkontinenz, die oft übersehen wird und Betroffene vor besondere Herausforderungen stellt.
Diese seltene Form des unwillkürlichen Harnverlustes unterscheidet sich grundlegend von den bekannteren Inkontinenzformen wie der Dranginkontinenz oder Belastungsinkontinenz. Während bei diesen die Harnröhre (Urethra) der Austrittsweg bleibt, fließt bei der extraurethralen Inkontinenz der Urin durch abnorme Verbindungen oder Öffnungen ab – beispielsweise durch Fisteln, angeborene Fehlbildungen oder nach operativen Eingriffen.
Für Betroffene bedeutet dies häufig einen langen Leidensweg: Die Symptome werden oft fehlinterpretiert, Diagnosen verzögern sich, und die psychische Belastung durch den ständigen, unkontrollierbaren Urinverlust ist enorm. Besonders im Alter, wenn ohnehin bereits andere gesundheitliche Einschränkungen bestehen, kann diese Form der Inkontinenz die Lebensqualität massiv beeinträchtigen und die Selbstständigkeit gefährden.
In diesem umfassenden Ratgeber erfahren Sie alles Wichtige über extraurethrale Inkontinenz: von den verschiedenen Ursachen über moderne Diagnoseverfahren bis hin zu Behandlungsmöglichkeiten und praktischen Alltagshilfen. Sie erhalten fundierte Informationen darüber, wann professionelle Unterstützung sinnvoll ist und wie Sie trotz dieser Herausforderung ein würdevolles Leben führen können.
Was ist extraurethrale Inkontinenz? Definition und Abgrenzung
Die extraurethrale Inkontinenz bezeichnet einen unwillkürlichen Urinverlust, der nicht über die normale Harnröhre (Urethra) erfolgt, sondern über abnorme Verbindungswege zwischen dem Harnsystem und anderen Körperstrukturen. Im Gegensatz zu allen anderen Inkontinenzformen ist hier nicht die Funktion des Schließmuskels oder der Blasenmuskulatur gestört, sondern es existieren anatomische Fehlbildungen oder erworbene Verbindungen, durch die Urin austreten kann.
Diese Form der Inkontinenz macht nur etwa 1-2% aller Inkontinenzfälle aus und wird daher häufig nicht sofort erkannt. Der kontinuierliche oder intermittierende Urinverlust erfolgt typischerweise über:
- Fisteln: Abnorme Verbindungsgänge zwischen Harnblase oder Harnleiter und anderen Organen wie Vagina, Darm oder Haut
- Ektope Ureteren: Angeborene Fehlmündungen der Harnleiter außerhalb der Blase
- Operative Komplikationen: Unbeabsichtigte Verletzungen während chirurgischer Eingriffe
- Traumatische Schädigungen: Verletzungen durch Unfälle oder Geburten
Abgrenzung zu anderen Inkontinenzformen
Die Unterscheidung zwischen extraurethraler und anderen Inkontinenzformen ist diagnostisch entscheidend, da sich Behandlungsansätze fundamental unterscheiden:
| Merkmal | Extraurethrale Inkontinenz | Andere Inkontinenzformen |
|---|---|---|
| Austrittsweg | Außerhalb der Harnröhre (z.B. Vagina, Darm, Haut) | Über die normale Harnröhre |
| Ursache | Anatomische Anomalien, Fisteln, Fehlbildungen | Funktionsstörungen von Blase oder Schließmuskel |
| Urinverlust | Oft kontinuierlich, unabhängig von Aktivität | Meist situationsabhängig (Husten, Drang) |
| Behandlung | Häufig chirurgisch erforderlich | Oft konservativ möglich (Beckenbodentraining, Medikamente) |
| Häufigkeit | Sehr selten (1-2%) | Häufig (98-99%) |
Besonders wichtig ist die Unterscheidung zur Belastungsinkontinenz bei Frauen, die nach Geburten ebenfalls auftreten kann. Während bei der Belastungsinkontinenz Urin bei körperlicher Anstrengung über die Harnröhre abgeht, erfolgt der Verlust bei extraurethraler Inkontinenz kontinuierlich und unabhängig von Belastungen.
Ursachen und Risikofaktoren der extraurethralen Inkontinenz
Die Entstehung einer extraurethralen Inkontinenz hat immer eine anatomische Grundlage. Im Gegensatz zu funktionellen Inkontinenzformen, die durch Schwäche oder Überaktivität von Muskeln entstehen, liegt hier eine strukturelle Veränderung vor. Die Ursachen lassen sich in angeborene und erworbene Faktoren unterteilen.
Angeborene Ursachen
Ektoper Ureter ist die häufigste angeborene Ursache. Dabei mündet einer oder beide Harnleiter nicht wie vorgesehen in die Harnblase, sondern an einer anderen Stelle – bei Mädchen häufig in die Vagina oder Harnröhre, bei Jungen in die Prostata oder Samenleiter. Diese Fehlbildung führt dazu, dass Urin kontinuierlich aus dem betroffenen Harnleiter abfließt, ohne dass die Blase ihn speichern kann.
Weitere angeborene Anomalien umfassen:
- Epispadie (Fehlbildung der Harnröhre an der Oberseite)
- Blasenekstrophie (Fehlbildung der Bauchwand mit freiliegender Blase)
- Urachusfisteln (persistierende Verbindung zwischen Blase und Bauchnabel)
Erworbene Ursachen
Vesikale Fisteln sind die häufigste erworbene Ursache bei Erwachsenen. Diese abnormen Verbindungsgänge entstehen zwischen der Harnblase und benachbarten Organen. Die wichtigsten Fisteltypen sind:
Vesikovaginale Fistel: Verbindung zwischen Blase und Vagina, häufigste Form der erworbenen extraurethralen Inkontinenz bei Frauen. Hauptursachen sind gynäkologische Operationen (Hysterektomie, Kaiserschnitt), Strahlentherapie bei Unterleibskrebs oder komplizierte Geburten. In Entwicklungsländern sind langwierige Geburten ohne medizinische Versorgung die Hauptursache.
Vesikointestinale Fistel: Verbindung zwischen Blase und Darm, meist als Folge von chronisch-entzündlichen Darmerkrankungen (Morbus Crohn, Divertikulitis), Darmkrebs oder nach Darmoperationen. Betroffene leiden nicht nur unter Urinverlust über den Darm, sondern auch unter wiederkehrenden Harnwegsinfektionen durch Darmbakterien.
Vesikokutane Fistel: Verbindung zwischen Blase und Haut, typischerweise nach Operationen, Bestrahlungen oder als Komplikation bei Verwendung von Dauerkathetern.
Weitere erworbene Risikofaktoren
| Risikofaktor | Mechanismus | Betroffene Gruppe |
|---|---|---|
| Gynäkologische Operationen | Verletzung von Harnleiter oder Blase während Hysterektomie | Frauen nach Gebärmutterentfernung |
| Beckenbestrahlung | Gewebeschädigung durch Strahlentherapie bei Krebs | Krebspatienten (Gebärmutter-, Prostatakrebs) |
| Chronische Entzündungen | Gewebezerstörung durch dauerhafte Entzündungsprozesse | Patienten mit Morbus Crohn, Divertikulitis |
| Geburtstraumata | Gewebeschädigung bei langen, komplizierten Geburten | Frauen nach schweren Geburten |
| Dauerkatheter | Druckschädigung und Infektionen durch Langzeitkatheter | Bettlägerige Patienten, neurologische Erkrankungen |
Besonders bei älteren Menschen mit mehreren Vorerkrankungen können verschiedene Risikofaktoren zusammenkommen. Eine Patientin mit Gebärmutterkrebs, die eine Hysterektomie und anschließende Bestrahlung erhielt, hat ein deutlich erhöhtes Risiko für die Entwicklung einer vesikovaginalen Fistel. Die Kombination aus operativer Gewebeverletzung und strahleninduzierter Gewebeschädigung schwächt das Gewebe nachhaltig.

Kostenlose Beratung zur 24-Stunden-Betreuung – individuell und unverbindlich
Angebot anfordern Beraten lassenSymptome und klinisches Erscheinungsbild
Das Leitsymptom der extraurethralen Inkontinenz ist ein kontinuierlicher oder intermittierender Urinverlust über abnorme Wege. Im Gegensatz zu anderen Inkontinenzformen, bei denen der Urinverlust meist situationsabhängig ist (beim Husten, bei Drang), tritt er hier oft unabhängig von körperlicher Aktivität oder Blasenfüllung auf.
Typische Symptomkombinationen je nach Ursache
Bei vesikovaginaler Fistel:
- Kontinuierlicher Urinabgang über die Vagina, unabhängig von Körperhaltung oder Aktivität
- Ständig feuchte Unterwäsche trotz normaler Blasenentleerung über die Harnröhre
- Oft gleichzeitig normale Miktion möglich (Blase entleert sich teilweise normal)
- Unangenehmer Geruch durch ständige Feuchtigkeit
- Hautirritationen im Genitalbereich durch Dauerkontakt mit Urin
- Wiederkehrende vaginale Infektionen
Bei ektopem Ureter:
- Kontinuierlicher Urinverlust seit Geburt oder früher Kindheit
- Bei Mädchen: Nässen über Vagina, oft erst in der Pubertät erkannt
- Normale Blasenfunktion bleibt erhalten (nur ein Harnleiter betroffen)
- Wiederkehrende Harnwegsinfektionen durch Urinrückstau
- Einseitige Nierenschädigung möglich bei langem Verlauf
Bei vesikointestinaler Fistel:
- Urinabgang über den Darm (Pneumaturie: Luftblasen im Urin)
- Stuhlgang über die Harnblase (Fekaturie: Stuhl im Urin)
- Wiederkehrende, therapieresistente Harnwegsinfektionen
- Bauchschmerzen und Blähungen
- Gewichtsverlust durch chronische Entzündung
Psychosoziale Auswirkungen
Die psychische Belastung durch extraurethrale Inkontinenz ist erheblich und wird oft unterschätzt. Der kontinuierliche, unkontrollierbare Urinverlust führt zu:
- Sozialer Isolation: Betroffene meiden öffentliche Orte, soziale Kontakte und Aktivitäten aus Angst vor Geruch und sichtbarer Nässe
- Depressionen und Angststörungen: Das Gefühl, die Kontrolle über den eigenen Körper verloren zu haben, belastet massiv
- Partnerschaftsproblemen: Intimität wird durch die ständige Feuchtigkeit und den Geruch stark beeinträchtigt
- Beruflichen Einschränkungen: Ständiger Wäschewechsel und Hygienemaßnahmen erschweren die Berufstätigkeit
- Selbstwertproblemen: Das Gefühl, “unrein” zu sein, nagt am Selbstbewusstsein
Besonders ältere Menschen, die bereits mit anderen gesundheitlichen Einschränkungen leben, erleben die extraurethrale Inkontinenz als zusätzliche Belastung, die ihre Selbstständigkeit gefährdet. Die Scham verhindert oft, dass Betroffene rechtzeitig ärztliche Hilfe suchen – ein fataler Fehler, da moderne Behandlungsmöglichkeiten in vielen Fällen Heilung oder zumindest deutliche Besserung ermöglichen.
Diagnose: Wie wird extraurethrale Inkontinenz festgestellt?
Die Diagnose einer extraurethralen Inkontinenz erfordert eine sorgfältige Differenzialdiagnose, da die Symptome anderen Inkontinenzformen ähneln können. Der diagnostische Prozess umfasst mehrere Schritte und verschiedene Untersuchungsmethoden.
Anamnese und klinische Untersuchung
Der erste Schritt ist ein ausführliches Arztgespräch, bei dem folgende Fragen geklärt werden:
- Seit wann besteht der Urinverlust?
- Ist der Verlust kontinuierlich oder situationsabhängig?
- Über welchen Weg geht der Urin ab (Vagina, Darm, Haut)?
- Gibt es eine normale Blasenentleerung zusätzlich zum unwillkürlichen Verlust?
- Welche Vorerkrankungen, Operationen oder Geburten gab es?
- Bestehen weitere Symptome wie Schmerzen, Infektionen, Stuhl im Urin?
Die körperliche Untersuchung umfasst bei Frauen eine gynäkologische Untersuchung, bei der nach sichtbaren Fistelöffnungen in der Vagina gesucht wird. Bei Männern erfolgt eine urologische Untersuchung einschließlich Prostata-Tastuntersuchung.
Bildgebende Verfahren
Ultraschall (Sonographie): Erste orientierende Untersuchung zur Beurteilung von Nieren, Harnblase und Harnleitern. Kann Harnstau, Nierenschäden oder größere Fisteln sichtbar machen.
Computertomographie (CT) mit Kontrastmittel: Goldstandard zur Darstellung von Fisteln und ektopen Harnleitern. Das Kontrastmittel wird intravenös gegeben und über die Nieren ausgeschieden. Auf den Schnittbildern lässt sich der Weg des Kontrastmittels verfolgen und abnorme Verbindungen werden sichtbar.
Magnetresonanztomographie (MRT): Besonders gut geeignet zur Darstellung von Weichteilstrukturen und komplexen Fistelsystemen. Keine Strahlenbelastung, aber aufwendiger und teurer als CT.
Ausscheidungsurogramm (i.v.-Pyelogramm): Klassisches Röntgenverfahren mit Kontrastmittel zur Darstellung der ableitenden Harnwege. Zeigt ektope Harnleiter und deren Mündung.
Funktionsdiagnostik
Zystoskopie (Blasenspiegelung): Endoskopische Untersuchung der Harnblase von innen. Ermöglicht die direkte Sichtung von Fistelöffnungen in der Blasenwand und die Beurteilung der Harnleitermündungen. Bei Verdacht auf vesikointestinale Fistel kann gleichzeitig eine Darmspiegelung (Koloskopie) durchgeführt werden.
Urodynamische Untersuchung: Messung der Blasenfunktion und Druckverhältnisse. Hilft, begleitende funktionelle Inkontinenzformen auszuschließen oder nachzuweisen.
Farbstofftests: Einfache, aber aussagekräftige Tests zur Lokalisation von Fisteln:
- Methylenblau-Test: Die Blase wird mit blau gefärbter Flüssigkeit gefüllt. Erscheint blaue Flüssigkeit in der Vagina, liegt eine vesikovaginale Fistel vor.
- Dreifarbtest: Kombination aus oralem Phenazopyridin (färbt Urin orange) und intravesikalem Methylenblau. Ermöglicht Unterscheidung zwischen vesikalen und ureteralen Fisteln.
- Tampon-Test: Ein Tampon wird in die Vagina eingeführt, die Blase mit gefärbter Flüssigkeit gefüllt. Nach körperlicher Aktivität wird der Tampon auf Färbung untersucht.
Spezialdiagnostik bei komplexen Fällen
Bei komplizierten Fistelsystemen oder unklaren Befunden können weitere Untersuchungen notwendig sein:
| Untersuchung | Indikation | Aussagekraft |
|---|---|---|
| Fistelographie | Darstellung des Fistelverlaufs | Kontrastmittel wird direkt in Fistelöffnung injiziert |
| Szintigraphie | Funktionsbeurteilung der Nieren | Wichtig bei ektopem Ureter zur OP-Planung |
| 3D-Rekonstruktion (CT/MRT) | Komplexe anatomische Verhältnisse | Präzise OP-Planung bei schwierigen Fällen |
| Simultane Zysto-Koloskopie | Verdacht auf vesikointestinale Fistel | Gleichzeitige Spiegelung von Blase und Darm |
Die Diagnostik sollte immer interdisziplinär erfolgen. Je nach vermuteter Ursache arbeiten Urologen, Gynäkologen, Gastroenterologen und Radiologen zusammen, um die genaue Lokalisation und Ausdehnung der extraurethralen Inkontinenz zu bestimmen – Grundvoraussetzung für eine erfolgreiche Behandlung.

Unsere Experten koordinieren alle notwendigen Schritte für Sie
Angebot anfordern Beraten lassenBehandlungsmöglichkeiten und Therapieansätze
Die Behandlung der extraurethralen Inkontinenz richtet sich nach der zugrundeliegenden Ursache, der Lokalisation und Größe der abnormen Verbindung sowie dem Allgemeinzustand des Patienten. Im Gegensatz zu funktionellen Inkontinenzformen, die oft konservativ behandelt werden können, ist bei extraurethraler Inkontinenz meist eine operative Korrektur erforderlich.
Konservative Therapieansätze
Spontanheilung bei kleinen Fisteln: Kleine vesikovaginale Fisteln (unter 3 mm Durchmesser), die früh nach einer Operation erkannt werden, können in 5-10% der Fälle spontan abheilen. Voraussetzungen sind:
- Dauerhafte Blasenentlastung durch transurethralen Katheter (mindestens 4-6 Wochen)
- Keine Infektion oder Entzündung im Fistelbereich
- Gute Durchblutung des umgebenden Gewebes
- Keine Vorbestrahlung oder chronische Entzündung
Die Erfolgsrate ist allerdings gering, weshalb bei ausbleibender Heilung nach 6-8 Wochen eine operative Versorgung erfolgen sollte.
Medikamentöse Begleittherapie: Auch wenn Medikamente gegen Inkontinenz die anatomische Ursache nicht beheben können, werden sie unterstützend eingesetzt:
- Antibiotika zur Behandlung begleitender Harnwegsinfektionen
- Östrogene (lokal oder systemisch) zur Verbesserung der Gewebedurchblutung bei postmenopausalen Frauen
- Entzündungshemmende Medikamente bei chronisch-entzündlichen Grunderkrankungen
Operative Therapie
Die chirurgische Korrektur ist in den meisten Fällen die definitive Behandlung. Der Zeitpunkt und die Art des Eingriffs hängen von verschiedenen Faktoren ab.
Operative Versorgung vesikovaginaler Fisteln
Transvaginaler Zugang: Die häufigste Operationsmethode, besonders bei kleinen bis mittelgroßen Fisteln im vorderen Scheidengewölbe. Vorteile sind die direkte Sicht auf die Fistel und die fehlende Bauchschnittnarbe. Die Fistel wird ausgeschnitten, die Blasenwand und die Vaginalwand werden in mehreren Schichten verschlossen.
Transabdominaler Zugang: Bei großen Fisteln, Rezidivfisteln oder Fisteln nach Bestrahlung wird ein Bauchschnitt bevorzugt. Dies ermöglicht die Interposition von gut durchblutetem Gewebe (z.B. Omentum majus – Bauchnetz) zwischen Blase und Vagina, was die Heilungschancen verbessert.
Laparoskopische/roboter-assistierte Verfahren: Moderne minimalinvasive Techniken ermöglichen präzise Fistelverschlüsse über kleine Hautschnitte. Besonders die roboter-assistierte Chirurgie (da Vinci-System) bietet Vorteile bei schwer zugänglichen Fisteln.
Erfolgschancen: Bei erstmaliger Operation einer unkomplizierten vesikovaginalen Fistel liegt die Erfolgsrate bei 85-95%. Bei Rezidivfisteln oder nach Bestrahlung sinkt sie auf 60-80%. Entscheidend ist der Operationszeitpunkt: Mindestens 3-6 Monate sollten nach der Fistelentwicklung abgewartet werden, damit Entzündungen abklingen und Gewebe sich regenerieren kann.
Operative Versorgung ektoper Harnleiter
Bei ektopem Ureter hängt die Operationsmethode vom Zustand der betroffenen Niere ab:
Nephrektomie (Nierenentfernung): Wenn die betroffene Niere durch chronischen Harnstau irreversibel geschädigt ist und weniger als 10% Funktion zeigt, wird sie entfernt. Dies ist die einfachste Lösung, wenn die andere Niere gesund ist.
Ureteroneozyostomie (Harnleiterneueinpflanzung): Wenn die Niere noch ausreichend funktioniert, wird der Harnleiter an der richtigen Stelle in die Blase eingepflanzt. Diese Operation ist technisch anspruchsvoll, bietet aber den Vorteil des Nierenerhalts.
Ureteroureterostomie: Bei doppelt angelegtem Harnleitersystem kann der ektope Harnleiter mit dem normal mündenden verbunden werden.
Operative Versorgung vesikointestinaler Fisteln
Diese Fisteln erfordern meist eine zweizeitige Operation:
- Erste Operation: Resektion des betroffenen Darmabschnitts, vorübergehende Darmausleitung (Stoma), Verschluss der Blasenseite
- Zweite Operation (nach 3-6 Monaten): Rückverlegung des Stomas, Wiederherstellung der Darmkontinuität
Bei Fisteln durch Morbus Crohn ist die Rezidivrate hoch (30-50%), weshalb eine optimale medikamentöse Einstellung der Grunderkrankung vor und nach der Operation entscheidend ist.
Moderne interventionelle Verfahren
Für Patienten, die nicht operabel sind oder eine Operation ablehnen, gibt es neuere, minimal-invasive Ansätze:
Fibrin-Kleber-Injektion: Bei kleinen Fisteln kann über ein Zystoskop Fibrinkleber in den Fistelgang injiziert werden. Erfolgsrate: 30-40%, meist nur temporäre Lösung.
Laser-Koagulation: Endoskopische Verödung kleiner Fisteln mittels Laser. Noch experimentell, erste Ergebnisse vielversprechend bei ausgewählten Fällen.
Kollagen-Plug-Implantation: Ein resorbierbarer Kollagenpfropf wird in den Fistelgang eingebracht und soll Heilung anregen. Erfolgsrate ähnlich wie Fibrin-Kleber.
Nachsorge und Rehabilitation
Nach operativer Versorgung ist eine sorgfältige Nachsorge entscheidend:
- Blasenkatheter: Verbleibt 10-21 Tage, um die Nahtstelle zu entlasten
- Antibiotika-Prophylaxe: Zur Vermeidung von Infektionen während der Heilungsphase
- Schonung: Keine schwere körperliche Belastung für 6-8 Wochen
- Sexuelle Karenz: Bei vaginalen Operationen für 6-8 Wochen
- Kontrolluntersuchungen: Regelmäßige Nachkontrollen nach 4 Wochen, 3 Monaten, 6 Monaten
Auch nach erfolgreicher Operation kann eine begleitende Belastungsinkontinenz persistieren, die dann durch gezielte Inkontinenzbehandlung wie Beckenbodentraining oder weitere Eingriffe behandelt werden muss.
Leben mit extraurethraler Inkontinenz: Praktische Alltagshilfen
Bis zur definitiven Behandlung oder in Fällen, in denen eine operative Korrektur nicht möglich ist, müssen Betroffene mit der extraurethralen Inkontinenz im Alltag zurechtkommen. Die richtigen Inkontinenzhilfsmittel und Strategien können die Lebensqualität erheblich verbessern.
Inkontinenzversorgung und Hilfsmittel
Inkontinenzeinlagen und -vorlagen: Bei kontinuierlichem Urinverlust sind hochabsorbierende Vorlagen notwendig. Im Gegensatz zu Menstruationsbinden sind Inkontinenzprodukte speziell für Urin entwickelt und neutralisieren Gerüche besser. Wichtige Auswahlkriterien:
- Saugstärke: Bei kontinuierlichem Verlust mindestens Stufe 4-5 (800-1500 ml Aufnahme)
- Hautfreundlichkeit: pH-neutral, atmungsaktiv, um Hautirritationen zu vermeiden
- Diskretion: Möglichst flach und geräuscharm unter der Kleidung
- Geruchsbindung: Superabsorber mit Geruchsneutralisation
Die Kosten für Inkontinenzprodukte werden von der Krankenkasse übernommen, wenn eine ärztliche Verordnung vorliegt. Ein Rezept ermöglicht die monatliche Versorgung mit bis zu 150 Einlagen, je nach Bedarf.
Spezielle Unterwäsche: Fixierhosen halten Einlagen sicher an Ort und Stelle. Waschbare Inkontinenzunterwäsche mit eingearbeiteten Saugkernen ist eine umweltfreundliche Alternative für leichtere Verluste.
Hautschutz: Der ständige Kontakt mit Urin reizt die Haut. Hautschutzcremes mit Zinkoxid bilden eine Barriere und beugen Entzündungen vor. Wichtig ist häufiges Wechseln der Einlagen und sanfte Reinigung ohne aggressive Seifen.
Katheterversorgung bei persistierender extraurethraler Inkontinenz
In manchen Fällen kann ein dauerhafter Blasenkatheter sinnvoll sein, besonders wenn zusätzlich eine Blasenentleerungsstörung besteht. Die Katheterpflege erfordert Fachwissen und Hygiene, um Infektionen zu vermeiden. Alternativen zum transurethralen Katheter sind:
- Suprapubischer Katheter: Wird durch die Bauchdecke direkt in die Blase gelegt, schonender für die Harnröhre
- Intermittierender Selbstkatheterismus: Mehrmals täglich wird die Blase durch einen Einmalkatheter entleert – hygienischer als Dauerkatheter
Wohnraumanpassung und Alltagsorganisation
Die häusliche Umgebung sollte an die besonderen Bedürfnisse angepasst werden:
- Barrierefreies Badezimmer: Kurze Wege zur Toilette, ausreichend Ablageflächen für Inkontinenzmaterial. Informationen zu barrierefreien Bädern und barrierefreien Duschen helfen bei der Planung.
- Waschbare Matratzenschoner: Schützen die Matratze vor Durchnässen
- Wäscheorganisation: Ausreichend Wechselwäsche und -kleidung, praktische Aufbewahrung
- Diskreter Abfallbehälter: Für gebrauchte Einlagen mit Geruchsverschluss
Für umfassende Wohnraumanpassungen gibt es Zuschüsse und Förderungen, die über die Pflegekasse oder KfW-Bank beantragt werden können.
Ernährung und Lebensgewohnheiten
Bestimmte Anpassungen können die Symptome lindern:
- Trinkmenge: Nicht reduzieren! Mindestens 1,5-2 Liter täglich, um Harnwegsinfektionen vorzubeugen
- Blasenreizende Lebensmittel meiden: Kaffee, Alkohol, scharfe Gewürze, Zitrusfrüchte können Reizungen verstärken
- Ballaststoffreiche Ernährung: Besonders bei vesikointestinalen Fisteln, um Verstopfung zu vermeiden
- Gewichtsnormalisierung: Übergewicht erhöht den Druck auf Blase und Beckenboden
Psychosoziale Unterstützung
Der Umgang mit extraurethraler Inkontinenz ist psychisch belastend. Hilfreiche Ressourcen:
- Selbsthilfegruppen: Austausch mit anderen Betroffenen, z.B. über die Deutsche Kontinenz Gesellschaft
- Psychologische Beratung: Hilft bei der Verarbeitung und Entwicklung von Bewältigungsstrategien
- Sozialberatung: Unterstützung bei Anträgen auf Pflegegrad, Schwerbehindertenausweis, Hilfsmittelversorgung
- Paartherapie: Wenn die Inkontinenz die Partnerschaft belastet

24-Stunden-Betreuung mit Würde und Respekt – wir beraten Sie kostenlos
Angebot anfordern Beraten lassenBesondere Herausforderungen bei verschiedenen Patientengruppen
Die extraurethrale Inkontinenz stellt je nach Lebensphase und Grunderkrankung unterschiedliche Herausforderungen dar. Ein differenzierter Blick auf verschiedene Patientengruppen zeigt spezifische Probleme und Lösungsansätze.
Extraurethrale Inkontinenz bei Frauen nach Geburten
Geburtstraumatische Fisteln sind in Industrieländern selten geworden, kommen aber bei komplizierten Geburtsverläufen vor. Besonders gefährdet sind Erstgebärende mit:
- Langwierigen Geburten über 24 Stunden
- Geburtsstillstand im Beckenausgang
- Instrumentellen Entbindungen (Zange, Saugglocke)
- Sehr großen Kindern (über 4500 g)
Die Diagnose wird oft erst Wochen nach der Geburt gestellt, wenn die Wundheilung abgeschlossen ist und die Fistel sich manifestiert. Die psychische Belastung ist enorm: Statt die Freude über das Neugeborene zu genießen, leiden die Frauen unter ständigem Urinverlust. Die operative Korrektur sollte frühestens 3-6 Monate nach der Geburt erfolgen, wenn alle Entzündungen abgeklungen sind. Die Erfolgsrate liegt bei 90-95%.
Wichtig für betroffene Frauen: Eine erfolgreiche Fistelkorrektur schließt weitere vaginale Geburten nicht aus, allerdings sollte die nächste Schwangerschaft mindestens ein Jahr nach der Operation geplant werden. Bei der nächsten Geburt wird häufig ein Kaiserschnitt empfohlen, um Rezidive zu vermeiden.
Extraurethrale Inkontinenz bei älteren Menschen
Im höheren Lebensalter sind die Ursachen meist erworbene Fisteln nach Operationen oder Bestrahlungen. Besondere Herausforderungen:
Mehrere Inkontinenzformen gleichzeitig: Ältere Patienten haben häufig zusätzlich zur extraurethralen eine funktionelle Inkontinenz. Bei Demenz und Inkontinenz oder Parkinson und Inkontinenz erschwert die kognitive oder motorische Einschränkung das Inkontinenzmanagement zusätzlich.
Eingeschränkte Operabilität: Schwere Begleiterkrankungen (Herzinsuffizienz, COPD, Diabetes) erhöhen das Operationsrisiko. Manchmal muss auf eine definitive Korrektur verzichtet werden, und es bleibt nur die symptomatische Versorgung mit Inkontinenzhilfsmitteln.
Bestrahlungsfisteln: Nach Beckenbestrahlung wegen Prostata-, Gebärmutter- oder Blasenkrebs entwickeln sich Fisteln oft erst Jahre später. Das bestrahlte Gewebe ist schlecht durchblutet und heilt schwer. Die Erfolgsrate operativer Korrekturen liegt nur bei 60-70%, Rezidive sind häufig.
Soziale Isolation: Ältere Menschen mit Inkontinenz ziehen sich oft zurück, verlieren soziale Kontakte und entwickeln Depressionen. Die Scham verhindert, dass sie Hilfe annehmen – ein Teufelskreis.
Extraurethrale Inkontinenz bei chronisch Kranken
Morbus Crohn und Colitis ulcerosa: Chronisch-entzündliche Darmerkrankungen können zu vesikointestinalen Fisteln führen. Die Behandlung ist besonders herausfordernd, da die Grunderkrankung weiterbesteht. Eine optimale medikamentöse Einstellung mit Immunsuppressiva oder Biologika ist vor jeder Operation notwendig. Trotzdem liegt die Rezidivrate bei 30-50%.
Diabetes mellitus: Diabetiker haben ein erhöhtes Risiko für Wundheilungsstörungen nach Operationen. Eine optimale Blutzuckereinstellung (HbA1c unter 7%) ist vor elektiven Fistelverschlüssen anzustreben. Gleichzeitig leiden viele Diabetiker unter diabetischer Neuropathie, die zusätzlich zu Blasenentleerungsstörungen führen kann.
Niereninsuffizienz: Bei fortgeschrittener Nierenschwäche ist die Operabilität eingeschränkt. Gleichzeitig kann ein ektoper Ureter, der jahrelang unerkannt blieb, zu einseitiger Nierenschädigung geführt haben. Die verbliebene Nierenfunktion muss sorgfältig überwacht werden.
Extraurethrale Inkontinenz bei Kindern
Bei Kindern ist die häufigste Ursache ein ektoper Ureter. Die Diagnose erfolgt oft erst im Schulalter, wenn das “Bettnässen” trotz Sauberkeitserziehung persistiert. Wichtig ist die Unterscheidung zur funktionellen Enuresis (normales nächtliches Einnässen):
- Ektoper Ureter: Kontinuierliches Nässen auch tagsüber, normale Blasenentleerung zusätzlich möglich
- Enuresis: Nur nächtliches Einnässen, tagsüber trocken
Die psychische Belastung für Kinder ist enorm: Sie werden gehänselt, dürfen nicht bei Freunden übernachten, entwickeln Minderwertigkeitsgefühle. Eine frühzeitige Diagnose und Behandlung ist entscheidend für die psychosoziale Entwicklung. Die operative Korrektur (Ureteroneozyostomie oder Nephrektomie) sollte möglichst vor Schulbeginn erfolgen. Die Erfolgsrate liegt bei über 95%.
Komplikationen und Langzeitfolgen unbehandelter extraurethraler Inkontinenz
Eine unbehandelte extraurethrale Inkontinenz ist nicht nur eine Belastung für die Lebensqualität, sondern kann ernsthafte medizinische Komplikationen nach sich ziehen. Das Verständnis dieser Risiken unterstreicht die Notwendigkeit einer zeitnahen Diagnose und Behandlung.
Medizinische Komplikationen
Chronische Harnwegsinfektionen: Der abnorme Abflussweg begünstigt das Aufsteigen von Bakterien in die Harnwege. Bei vesikointestinalen Fisteln gelangen Darmbakterien direkt in die Blase, bei vesikovaginalen Fisteln Vaginalkeime. Rezidivierende Infektionen können zu:
- Chronischer Blasenentzündung (Zystitis) mit Schmerzen und Brennen
- Aufsteigenden Infektionen (Pyelonephritis) mit Nierenbeckenentzündung
- Urosepsis (Blutvergiftung) in schweren Fällen
- Antibiotikaresistenzen durch häufige Antibiotikagaben
Die ständigen Infektionen schwächen das Immunsystem und können besonders bei älteren oder immungeschwächten Menschen lebensbedrohlich werden. Ähnliche Herausforderungen kennen auch Patienten mit Blasenentzündungen bei bestehender Inkontinenz.
Nierenschädigung: Bei ektopem Ureter führt der gestörte Harnabfluss zu chronischem Harnstau (Hydronephrose). Der ständige Rückstau schädigt das Nierengewebe irreversibel. Unbehandelt kann dies zu:
- Verlust der Nierenfunktion (Niereninsuffizienz)
- Schrumpfniere mit kompletter Funktionslosigkeit
- Bluthochdruck durch Aktivierung des Renin-Angiotensin-Systems
- Im Extremfall: Dialysepflichtigkeit (wenn beide Nieren betroffen)
Hautschäden: Der permanente Kontakt mit Urin führt zu:
- Inkontinenz-assoziierter Dermatitis (IAD) mit Rötung, Nässen, Schmerzen
- Sekundärinfektionen mit Pilzen (Candida) oder Bakterien
- Chronischen Hautulzera (offene Wunden) im Genital- und Analbereich
- Narbenbildung und Gewebeverhärtung
Elektrolytstörungen: Bei großen vesikointestinalen Fisteln kann es zu Elektrolytverschiebungen kommen, da Urin in den Darm gelangt und dort teilweise resorbiert wird. Dies kann zu Hyperchlorämie (erhöhter Chloridspiegel) und metabolischer Azidose führen.
Psychosoziale Langzeitfolgen
Die psychischen Auswirkungen einer chronischen, unbehandelten extraurethralen Inkontinenz sind gravierend:
Depression und Angststörungen: Studien zeigen, dass über 60% der Betroffenen mit chronischer Inkontinenz depressive Symptome entwickeln. Das Gefühl, die Kontrolle über den eigenen Körper verloren zu haben, führt zu Hoffnungslosigkeit und Resignation. Angststörungen entstehen aus der ständigen Sorge, dass andere den Uringeruch bemerken oder Nässe sichtbar wird.
Soziale Isolation: Betroffene ziehen sich zurück, meiden:
- Öffentliche Orte und Verkehrsmittel
- Soziale Veranstaltungen und Familienfeiern
- Sportliche und kulturelle Aktivitäten
- Berufliche Verpflichtungen (bis hin zur Berufsaufgabe)
Partnerschaftliche und sexuelle Probleme: Die Inkontinenz belastet Partnerschaften massiv. Viele Betroffene vermeiden Intimität aus Scham. Bei vesikovaginalen Fisteln ist Geschlechtsverkehr oft schmerzhaft oder führt zu verstärktem Urinverlust. Nicht selten führt dies zu Trennungen und Einsamkeit.
Verlust der Selbstständigkeit: Besonders ältere Menschen mit extraurethraler Inkontinenz können nicht mehr allein leben. Der ständige Bedarf an Inkontinenzmaterial, Wäschewechsel und Hygienemaßnahmen überfordert sie. Dies kann den vorzeitigen Umzug ins Pflegeheim erzwingen – obwohl mit adäquater Unterstützung ein Leben zu Hause möglich wäre.
Ökonomische Folgen
Die finanziellen Belastungen sind erheblich:
- Kosten für Inkontinenzmaterial (auch wenn teilweise von Kasse übernommen)
- Erhöhte Wäsche- und Wasserkosten
- Spezielle Hautpflegeprodukte
- Häufige Arztbesuche und Medikamente
- Eventuelle Arbeitsunfähigkeit oder Berufsaufgabe
- Kosten für Wohnraumanpassungen
Studien schätzen die jährlichen direkten und indirekten Kosten pro Patient mit unbehandelter extraurethraler Inkontinenz auf 5.000-10.000 Euro – Kosten, die durch eine zeitnahe operative Korrektur langfristig vermieden werden könnten.
Prävention: Kann man extraurethrale Inkontinenz verhindern?
Während angeborene Formen der extraurethralen Inkontinenz nicht verhindert werden können, lassen sich viele erworbene Fälle durch präventive Maßnahmen vermeiden oder zumindest in ihrer Häufigkeit reduzieren.
Prävention in der Geburtshilfe
Geburtstraumatische Fisteln sind in entwickelten Ländern selten geworden – ein Erfolg moderner Geburtshilfe. Wichtige präventive Maßnahmen:
- Rechtzeitige Sectio: Bei Geburtsstillstand sollte nicht zu lange abgewartet werden
- Fachgerechte Instrumentengeburten: Zange und Saugglocke nur von erfahrenen Geburtshelfern
- Kontinuierliche Überwachung: CTG-Monitoring und regelmäßige vaginale Untersuchungen
- Adäquate Schmerztherapie: PDA ermöglicht entspanntere Geburten
- Vermeidung von Dammschnitten: Nur wenn medizinisch notwendig
Prävention in der Chirurgie
Bei gynäkologischen und urologischen Operationen können Fisteln durch sorgfältige Operationstechnik vermieden werden:
- Präoperative Bildgebung: CT oder MRT zur genauen Lokalisation von Harnleitern und Blase
- Intraoperative Harnleiterschienung: Bei Hysterektomien können Harnleiterkatheter eingelegt werden, um die Harnleiter sichtbar zu machen
- Sorgfältige Präparation: Besonders im Bereich der Harnblasenhinterwand
- Erfahrene Operateure: Komplexe Eingriffe sollten von Spezialisten durchgeführt werden
- Postoperative Überwachung: Früherkennung von Komplikationen durch Kontrolle der Urinausscheidung
Prävention bei Strahlentherapie
Bestrahlungsfisteln entwickeln sich oft Jahre nach der Therapie. Präventive Ansätze:
- Moderne Bestrahlungstechniken: IMRT (intensitätsmodulierte Radiotherapie) schont gesundes Gewebe besser
- Reduzierte Strahlendosis: Wo onkologisch vertretbar, niedrigere Dosen verwenden
- Hyperbarer Sauerstoff: Vor und nach Bestrahlung kann die Gewebedurchblutung verbessern
- Regelmäßige Nachsorge: Früherkennung von Gewebeschäden
Prävention bei chronischen Erkrankungen
Bei Morbus Crohn und Colitis ulcerosa:
- Optimale medikamentöse Einstellung: Moderne Biologika können Entzündungen kontrollieren
- Regelmäßige Kontrolluntersuchungen: Früherkennung von Fisteln
- Rauchstopp: Rauchen verschlechtert den Verlauf von Morbus Crohn massiv
- Stressmanagement: Stress kann Schübe triggern
Bei Diabetes mellitus:
- Gute Blutzuckereinstellung: Reduziert Infektionsrisiko und Wundheilungsstörungen
- Regelmäßige Kontrollen: Früherkennung von Komplikationen
Früherkennung und rechtzeitige Behandlung
Die wichtigste präventive Maßnahme gegen Langzeitfolgen ist die frühzeitige Diagnose und Behandlung. Warnzeichen, die sofort abgeklärt werden sollten:
- Kontinuierlicher Urinverlust über Vagina oder Darm nach Operationen oder Geburten
- Stuhl oder Luft im Urin
- Persistierendes “Bettnässen” bei Kindern trotz Sauberkeitserziehung
- Rezidivierende Harnwegsinfektionen ohne erkennbare Ursache
- Einseitiger Flankenschmerz mit Urinverlust
Je früher eine extraurethrale Inkontinenz erkannt und behandelt wird, desto besser sind die Heilungschancen und desto geringer die psychosozialen Folgen.

Professionelle 24-Stunden-Betreuung in den eigenen vier Wänden
Angebot anfordern Beraten lassenPraxisbeispiele: Betroffene berichten
Die folgenden Fallbeispiele basieren auf typischen Verläufen und verdeutlichen die Vielfalt der extraurethralen Inkontinenz sowie die unterschiedlichen Behandlungswege.
Fall 1: Vesikovaginale Fistel nach Hysterektomie
Margarete S., 68 Jahre, wurde wegen eines gutartigen Myoms die Gebärmutter entfernt. Die Operation verlief zunächst komplikationslos, doch zwei Wochen später bemerkte sie kontinuierlichen Urinverlust über die Vagina. Trotz normaler Blasenentleerung war ihre Unterwäsche ständig feucht.
Die gynäkologische Untersuchung zeigte eine kleine vesikovaginale Fistel im vorderen Scheidengewölbe. Zunächst wurde ein konservativer Therapieversuch mit Blasenkatheter für sechs Wochen unternommen, doch die Fistel heilte nicht spontan ab. Drei Monate nach der Erstoperation erfolgte die operative Korrektur über einen transvaginalen Zugang.
Die Operation verlief erfolgreich. Nach drei Wochen Blasenkatheter war Margarete S. vollständig kontinent. Die psychische Belastung der drei Monate mit Fistel beschreibt sie als “die schlimmste Zeit meines Lebens”. Sie hatte sich komplett zurückgezogen, traute sich nicht mehr aus dem Haus und entwickelte depressive Symptome. Erst nach der erfolgreichen Operation konnte sie ihr normales Leben wieder aufnehmen.
Heute, zwei Jahre später, ist sie beschwerdefrei. Sie engagiert sich in einer Selbsthilfegruppe und ermutigt andere Betroffene, sich nicht zu schämen und frühzeitig Hilfe zu suchen.
Fall 2: Ektoper Ureter bei einem Kind
Die 7-jährige Emma wurde von ihren Eltern vorgestellt, weil sie trotz intensiver Sauberkeitserziehung tagsüber und nachts einnässte. Während andere Kinder in ihrem Alter trocken waren, trug Emma noch Windeln. Die psychische Belastung war enorm – sie wurde in der Schule gehänselt und wollte nicht mehr zum Sportunterricht.
Verschiedene Kinderärzte hatten eine funktionelle Enuresis diagnostiziert und Verhaltenstherapie sowie Klingelmatratze empfohlen – ohne Erfolg. Erst ein erfahrener Kinderurologe stellte die richtige Diagnose: ektoper linker Ureter, der in die Vagina mündete. Die Sonographie zeigte eine vergrößerte linke Niere mit Harnstau.
Da die Niere noch zu 40% funktionierte, wurde eine Ureteroneozyostomie durchgeführt – der Harnleiter wurde an der richtigen Stelle in die Blase eingepflanzt. Die Operation verlief komplikationslos. Bereits am Tag nach Entfernung des Blasenkatheters war Emma erstmals in ihrem Leben vollständig trocken.
Die Freude der Familie war unbeschreiblich. Emma blühte auf, ihr Selbstbewertgefühl stieg, und sie nahm aktiv am Schulleben teil. Die Eltern bereuen, nicht früher auf eine spezialisierte Diagnostik bestanden zu haben.
Fall 3: Vesikointestinale Fistel bei Morbus Crohn
Thomas K., 52 Jahre, leidet seit 20 Jahren an Morbus Crohn. Trotz medikamentöser Therapie kam es immer wieder zu Schüben. Vor einem Jahr bemerkte er Luftblasen im Urin (Pneumaturie) und später auch Stuhl im Urin. Gleichzeitig entwickelte er rezidivierende Harnwegsinfektionen.
Die Diagnostik mittels CT zeigte eine vesikosigmoidale Fistel – eine Verbindung zwischen Sigma (S-förmiger Dickdarm) und Harnblase. Da eine alleinige medikamentöse Therapie bei dieser Komplikation nicht ausreicht, wurde eine zweizeitige Operation geplant.
In der ersten Operation wurde der betroffene Darmabschnitt entfernt und ein vorübergehendes Stoma (künstlicher Darmausgang) angelegt. Die Blasenseite der Fistel wurde verschlossen. Sechs Monate später, nach Optimierung der medikamentösen Crohn-Therapie mit einem Biologikum, erfolgte die Rückverlegung des Stomas.
Heute, ein Jahr nach der zweiten Operation, ist Thomas K. fistel- und beschwerdefrei. Er nimmt weiterhin seine Crohn-Medikamente und wird engmaschig kontrolliert. Die Lebensqualität hat sich deutlich verbessert, auch wenn die Angst vor einem Rezidiv bleibt. Er hat gelernt, Warnsignale ernst zu nehmen und frühzeitig seinen Arzt aufzusuchen.
Seine Betreuung zu Hause während der Genesungsphase wurde durch eine polnische Betreuungskraft unterstützt, die ihm bei der Stomaversorgung half und ihn emotional begleitete – eine Entlastung, die er als unverzichtbar empfand.
Fall 4: Bestrahlungsfistel nach Gebärmutterhalskrebs
Ingrid M., 73 Jahre, wurde vor fünf Jahren wegen Gebärmutterhalskrebs operiert und bestrahlt. Die Krebstherapie war erfolgreich, sie galt als geheilt. Doch drei Jahre nach der Bestrahlung entwickelte sie kontinuierlichen Urinverlust über die Vagina.
Die Diagnose: vesikovaginale Fistel als Spätfolge der Bestrahlung. Das bestrahlte Gewebe war schlecht durchblutet und verhärtet. Ein erster operativer Verschlussversuch scheiterte – die Fistel trat nach vier Wochen erneut auf.
Bei der zweiten Operation wurde ein Stück Bauchnetz (Omentum majus) zwischen Blase und Vagina eingebracht, um die Durchblutung zu verbessern. Zusätzlich erhielt Ingrid M. vor und nach der Operation hyperbaren Sauerstoff, um die Gewebeheilung zu fördern. Diesmal war die Operation erfolgreich.
Die zwei Jahre mit Fistel waren für Ingrid M. extrem belastend. Sie hatte den Krebs besiegt, fühlte sich aber durch die Inkontinenz “bestraft”. Die ständige Feuchtigkeit, der Geruch und die sozialen Einschränkungen führten zu schweren Depressionen. Erst nach der erfolgreichen zweiten Operation und psychotherapeutischer Unterstützung fand sie zurück ins Leben.
Heute lebt sie mit ihrer Tochter zusammen, die sie nach der zweiten Operation intensiv unterstützte. Eine stundenweise Haushaltshilfe entlastet die Familie zusätzlich. Ingrid M. betont, wie wichtig es war, nicht aufzugeben und sich auch bei Rückschlägen wieder aufzurappeln.
Wann ist professionelle Pflege und Betreuung sinnvoll?
Extraurethrale Inkontinenz kann so belastend sein, dass Betroffene ihren Alltag nicht mehr allein bewältigen können. Besonders bei älteren oder mehrfach erkrankten Menschen stellt sich die Frage nach professioneller Unterstützung. Doch wann ist der richtige Zeitpunkt, und welche Optionen gibt es?
Warnsignale für Unterstützungsbedarf
Folgende Anzeichen deuten darauf hin, dass professionelle Hilfe sinnvoll sein könnte:
- Überforderung mit der Inkontinenzversorgung: Häufiger Wäschewechsel, Hautpflege und Hygiene werden zur Belastung
- Zunehmende Isolation: Betroffene verlassen das Haus nicht mehr, brechen soziale Kontakte ab
- Vernachlässigung anderer Bedürfnisse: Ernährung, Bewegung, soziale Aktivitäten werden vernachlässigt
- Überlastung pflegender Angehöriger: Familienangehörige stoßen an ihre Grenzen
- Häufige Komplikationen: Wiederkehrende Infektionen, Hautschäden, die professionelle Versorgung erfordern
- Zusätzliche Erkrankungen: Demenz, Parkinson, Schlaganfall erschweren die Selbstversorgung
Ambulante Pflegedienste vs. 24-Stunden-Betreuung
Bei der Wahl der Unterstützungsform stehen verschiedene Optionen zur Verfügung. Ein Vergleich zwischen ambulantem Pflegedienst und 24-Stunden-Betreuung zeigt deutliche Unterschiede:
Ambulanter Pflegedienst:
- Kommt zu festgelegten Zeiten (2-4x täglich)
- Übernimmt medizinische Versorgung und Grundpflege
- Geeignet bei zeitlich begrenztem Unterstützungsbedarf
- Keine durchgehende Anwesenheit
- Häufig wechselndes Personal
24-Stunden-Betreuung:
- Betreuungskraft wohnt im Haushalt
- Rund-um-die-Uhr Anwesenheit und Unterstützung
- Hilfe bei allen Alltagsaktivitäten
- Konstante Bezugsperson
- Emotionale Begleitung und soziale Aktivierung
Bei extraurethraler Inkontinenz mit häufigem Wäschewechsel, kontinuierlicher Hautpflege und psychischer Belastung ist die 24-Stunden-Betreuung oft die bessere Wahl. Die ständige Anwesenheit einer Betreuungskraft gibt Sicherheit und ermöglicht schnelle Reaktion bei Komplikationen.
Vorteile der 24-Stunden-Betreuung bei Inkontinenz
Eine Seniorenbetreuung zu Hause bietet bei extraurethraler Inkontinenz besondere Vorteile:
Würdevoller Umgang mit Inkontinenz: Die Betreuungskraft unterstützt diskret beim Wäschewechsel, der Hautpflege und der Anwendung von Inkontinenzhilfsmitteln. Anders als bei kurzen Pflegedienst-Einsätzen bleibt Zeit für eine würdevolle, nicht gehetzt wirkende Versorgung.
Kontinuität und Vertrauensaufbau: Eine feste Bezugsperson ermöglicht es, Scham abzubauen und Vertrauen aufzubauen. Dies ist bei einem so intimen Thema wie Inkontinenz besonders wichtig.
Flexible Unterstützung: Bei extraurethraler Inkontinenz ist der Unterstützungsbedarf nicht planbar. Mal ist häufigerer Wäschewechsel nötig, mal treten Hautirritationen auf. Die 24-Stunden-Betreuung passt sich flexibel an.
Psychosoziale Begleitung: Die Betreuungskraft motiviert zu sozialen Aktivitäten, begleitet zu Arztterminen und wirkt der Isolation entgegen. Sie ist Gesprächspartnerin und emotionale Stütze.
Entlastung der Familie: Angehörige werden von der zeitintensiven Inkontinenzversorgung entlastet und können ihre Rolle als Tochter, Sohn oder Partner wieder einnehmen statt als Pfleger zu fungieren.
Erhalt der Selbstständigkeit: Durch die Unterstützung können Betroffene länger zu Hause leben statt ins Pflegeheim zu müssen – ein zentraler Wunsch der meisten Menschen.
Qualitätsmerkmale bei der Auswahl
Nicht jede Vermittlungsagentur bietet gleiche Qualität. Achten Sie auf seriöse Anbieter der 24-Stunden-Betreuung:
- Transparente Verträge: Klare Regelungen zu Leistungen, Kosten, Arbeitszeiten
- Legale Beschäftigung: Entsendung nach A1-Bescheinigung oder Festanstellung
- Qualifiziertes Personal: Nachweise über Qualifikationen und Erfahrung
- Deutschkenntnisse: Mindestens Grundkenntnisse für Kommunikation
- Ersatzregelung: Vertretung bei Urlaub oder Krankheit der Betreuungskraft
- Ansprechpartner: Deutschsprachige Koordination bei Problemen
Eine passende Betreuung finden Sie durch sorgfältige Recherche und Beratung. Nehmen Sie sich Zeit für die Auswahl – es geht um das Wohlergehen Ihres Angehörigen.
Integration der Betreuungskraft in die medizinische Versorgung
Bei extraurethraler Inkontinenz ist die Zusammenarbeit zwischen Betreuungskraft und medizinischem Personal wichtig:
- Einweisung durch Fachpersonal: Pflegedienst oder Arzt sollte die Betreuungskraft in spezielle Versorgungsmaßnahmen einweisen
- Dokumentation: Menge und Häufigkeit des Urinverlustes, Hautveränderungen, Infektionszeichen sollten dokumentiert werden
- Kommunikation mit Ärzten: Betreuungskraft begleitet zu Arztterminen und berichtet über Veränderungen
- Medikamentengabe: Bei entsprechender Schulung kann die Betreuungskraft an Medikamenteneinnahme erinnern
Wichtig: Medizinische Tätigkeiten wie Katheterwechsel, Wundversorgung oder Injektionen dürfen nur von Fachpersonal durchgeführt werden. Die Betreuungskraft unterstützt im Alltag, ersetzt aber keine medizinische Pflege.
Kann eine Betreuungskraft bei der Vorbereitung auf eine Fistel-Operation helfen?
Ja, eine 24-Stunden-Betreuung kann in der präoperativen Phase sehr hilfreich sein. Sie unterstützt bei der Einhaltung der ärztlichen Anweisungen (z.B. spezielle Ernährung, Medikamenteneinnahme), begleitet zu Voruntersuchungen, hilft bei der Organisation (Krankenhaustasche packen) und bietet emotionale Unterstützung in der aufregenden Zeit vor dem Eingriff. Nach der Operation ist sie besonders wertvoll für die häusliche Nachsorge: Hilfe bei eingeschränkter Mobilität, Überwachung des Blasenkatheters, Unterstützung bei der Körperpflege und Motivation zur Schonung.
Was passiert, wenn die Betreuungskraft selbst erkrankt oder Urlaub braucht?
Seriöse Vermittlungsagenturen haben Ersatzregelungen in ihren Verträgen. Bei geplanten Abwesenheiten (Urlaub, Heimreise) wird rechtzeitig eine Vertretung organisiert. Bei plötzlicher Erkrankung sollte innerhalb von 24-48 Stunden Ersatz gestellt werden. Wichtig ist, dass diese Regelung vertraglich festgehalten ist. Fragen Sie bereits vor Vertragsabschluss konkret nach: “Was passiert, wenn die Betreuungskraft krank wird? Wer kommt dann? Entstehen Zusatzkosten?” Bei PflegeHeimat ist eine lückenlose Betreuung durch unser Ersatzkonzept garantiert.
Kann ich die Betreuungskraft auch bei Arztterminen und Krankenhausaufenthalten begleiten lassen?
Ja, die Begleitung zu Arztterminen gehört zu den üblichen Aufgaben einer 24-Stunden-Betreuung. Dies ist besonders wertvoll bei komplexen medizinischen Sachverhalten wie extraurethraler Inkontinenz: Die Betreuungskraft kann dem Arzt Beobachtungen aus dem Alltag berichten (Häufigkeit des Urinverlustes, Hautveränderungen), bei Sprachproblemen übersetzen und wichtige Informationen notieren. Bei stationären Aufenthalten kann sie in Absprache mit dem Krankenhaus auch dort unterstützen (Hilfe beim Essen, Mobilisation, emotionaler Beistand). Dies sollte jedoch vorab mit der Agentur und dem Krankenhaus geklärt werden.
Wie gehe ich mit Sprachbarrieren um, wenn die Betreuungskraft aus dem Ausland kommt?
Die meisten Betreuungskräfte aus Polen oder anderen osteuropäischen Ländern verfügen über Grundkenntnisse bis gute Deutschkenntnisse. Für den Pflegealltag reicht dies meist aus. Bei medizinischen Fachgesprächen können Sprachbarrieren jedoch herausfordernd sein. Lösungen: 1) Wählen Sie eine Betreuungskraft mit guten Deutschkenntnissen (B1-Niveau oder besser). 2) Nutzen Sie Übersetzungs-Apps für schwierige Begriffe. 3) Erstellen Sie gemeinsam mit der Betreuungskraft ein Vokabelheft mit wichtigen Begriffen rund um die Inkontinenz. 4) Nehmen Sie bei wichtigen Arztterminen selbst oder ein deutschsprachiger Angehöriger teil. 5) Bitten Sie den Arzt, wichtige Informationen aufzuschreiben. Mit Geduld und Kreativität lassen sich Sprachbarrieren meist gut überwinden.
Übernimmt die Betreuungskraft auch die Wäschepflege bei Inkontinenz?
Ja, die Wäschepflege gehört zu den Aufgaben der 24-Stunden-Betreuung. Bei extraurethraler Inkontinenz mit häufigem Wäschewechsel ist dies besonders wichtig. Die Betreuungskraft wäscht verschmutzte Wäsche, trocknet und bügelt sie. Wichtig: Inkontinenzwäsche sollte bei mindestens 60°C gewaschen werden, um Gerüche und Bakterien zu entfernen. Spezielle Waschmittel für Inkontinenzwäsche können helfen. Besprechen Sie mit der Betreuungskraft, wie oft Bettwäsche und Handtücher gewechselt werden sollen. Bei starker Verschmutzung kann es sinnvoll sein, waschbare Bettunterlagen zu verwenden, die die Matratze schützen und leichter zu reinigen sind als komplette Bettwäsche.
Wie kann die Betreuungskraft bei der Hautpflege im Intimbereich helfen?
Die Hautpflege ist bei extraurethraler Inkontinenz besonders wichtig, da der ständige Urinkontakt zu Hautschäden führen kann. Die Betreuungskraft kann unterstützen durch: 1) Regelmäßiges, sanftes Reinigen des Intimbereichs mit pH-neutralen Waschlotionen. 2) Sorgfältiges Abtrocknen (tupfen, nicht reiben). 3) Auftragen von Hautschutzcremes mit Zinkoxid oder Dexpanthenol. 4) Achten auf Hautveränderungen (Rötungen, Wunden, Pilzbefall) und Meldung an Angehörige/Arzt. 5) Häufiges Wechseln von Inkontinenzeinlagen, um Feuchtigkeit zu minimieren. 6) Luftbäder ermöglichen, wenn möglich. Wichtig: Die Betreuungskraft sollte in die spezielle Hautpflege bei Inkontinenz eingewiesen werden, idealerweise durch einen Pflegedienst oder den behandelnden Arzt.
Was kostet eine 24-Stunden-Betreuung bei Inkontinenz im Vergleich zu einem Pflegeheim?
Die Kosten der 24-Stunden-Betreuung liegen typischerweise zwischen 2.200 und 3.500 Euro monatlich, abhängig von Qualifikation der Betreuungskraft, Deutschkenntnissen und Pflegeaufwand. Ein Pflegeheimplatz kostet durchschnittlich 3.000-4.500 Euro monatlich, bei erhöhtem Pflegebedarf auch mehr. Finanziell ist die 24-Stunden-Betreuung oft günstiger oder zumindest vergleichbar. Wichtiger Unterschied: Zu Hause bleiben Sie in Ihrer gewohnten Umgebung, haben eine feste Bezugsperson und mehr Privatsphäre – Faktoren, die für viele Menschen unbezahlbar sind. Mit Pflegegeld und Pflegesachleistungen können die Kosten deutlich reduziert werden. Eine individuelle Kostenberechnung hilft bei der Entscheidung.
Kann ich die 24-Stunden-Betreuung auch nur vorübergehend nutzen, z.B. nach einer Fistel-Operation?
Ja, eine zeitlich begrenzte 24-Stunden-Betreuung ist möglich und bei temporärem erhöhtem Unterstützungsbedarf sinnvoll. Nach einer Fistel-Operation benötigen Sie möglicherweise 6-12 Wochen intensive Unterstützung, bis Sie sich wieder selbst versorgen können. Viele Agenturen bieten flexible Vertragslaufzeiten ab 4 Wochen an. Dies kann eine Alternative zur Kurzzeitpflege im Heim sein – Sie erholen sich zu Hause in gewohnter Umgebung. Nach Ablauf der vereinbarten Zeit endet die Betreuung, oder Sie verlängern bei Bedarf. Auch stundenweise Betreuung oder Verhinderungspflege sind Optionen, wenn nicht rund um die Uhr Unterstützung nötig ist. Sprechen Sie mit der Vermittlungsagentur über Ihre spezifische Situation und finden Sie gemeinsam die passende Lösung.
Häufig gestellte Fragen zu extraurethrale Inkontinenz
Ist extraurethrale Inkontinenz heilbar?
In den meisten Fällen ja, durch operative Korrektur. Bei vesikovaginalen Fisteln liegt die Erfolgsrate bei 85-95%, bei ektopen Harnleitern sogar über 95%. Entscheidend sind der richtige Operationszeitpunkt (meist 3-6 Monate nach Fistelentwicklung), die Erfahrung des Operateurs und die Wahl der richtigen Operationsmethode. Bei Bestrahlungsfisteln ist die Heilungsrate etwas niedriger (60-80%), da das Gewebe durch die Bestrahlung geschädigt ist. Rezidivfisteln sind schwieriger zu behandeln, aber auch hier sind Heilungen möglich. Konservative Therapien heilen extraurethrale Inkontinenz nur in Ausnahmefällen (sehr kleine Fisteln unter 3 mm). Eine Operation ist fast immer notwendig für eine dauerhafte Lösung.
Wie unterscheide ich extraurethrale von normaler Inkontinenz?
Das Hauptunterscheidungsmerkmal ist der Austrittsweg des Urins. Bei extraurethraler Inkontinenz geht Urin über abnorme Wege ab – bei Frauen meist über die Vagina, seltener über den Darm oder die Haut. Der Urinverlust ist oft kontinuierlich und unabhängig von Körperhaltung oder Aktivität. Typisch ist, dass gleichzeitig eine normale Blasenentleerung über die Harnröhre möglich ist – die Blase funktioniert also, aber es gibt zusätzlich einen “Nebenausgang”. Bei normaler Inkontinenz (Belastungs-, Drang-, Überlaufinkontinenz) erfolgt der Urinverlust immer über die Harnröhre, meist situationsabhängig (beim Husten, bei Harndrang, bei voller Blase). Ein weiterer Hinweis: Extraurethrale Inkontinenz tritt oft nach Operationen, Geburten oder bei chronischen Entzündungen auf.
Können Männer auch extraurethrale Inkontinenz bekommen?
Ja, aber deutlich seltener als Frauen. Bei Männern sind die häufigsten Ursachen: 1) Ektoper Ureter (angeboren), der in Prostata, Samenleiter oder Harnröhre mündet. 2) Vesikointestinale Fisteln nach Darmoperationen oder bei Morbus Crohn/Divertikulitis. 3) Vesikokutane Fisteln nach Prostataoperationen oder Bestrahlungen. 4) Traumatische Verletzungen nach Unfällen. Vesikovaginale Fisteln, die häufigste Form bei Frauen, kommen bei Männern naturgemäß nicht vor. Die Symptome sind ähnlich: kontinuierlicher Urinverlust über abnorme Wege, oft kombiniert mit normaler Blasenentleerung. Die Diagnostik und Behandlung entsprechen grundsätzlich denen bei Frauen, wobei die anatomischen Besonderheiten berücksichtigt werden müssen.
Wie hoch ist das Risiko einer Fistelbildung nach gynäkologischen Operationen?
Das Risiko ist insgesamt gering, aber abhängig von der Art der Operation: Nach einfacher Hysterektomie (Gebärmutterentfernung) liegt das Risiko bei etwa 0,1-0,2% (1-2 von 1.000 Operationen). Nach radikaler Hysterektomie wegen Krebs steigt es auf 1-2%. Nach Kaiserschnitt ist das Risiko sehr gering (unter 0,1%), außer bei Komplikationen oder Notfall-Kaiserschnitten. Nach Beckenbestrahlung wegen Krebs entwickeln 2-10% der Patientinnen Jahre später Fisteln. Faktoren, die das Risiko erhöhen: Voroperationen im Becken, Endometriose, Entzündungen, Adipositas, Diabetes, Rauchen. Trotz dieser Zahlen sollten Sie sich nicht von notwendigen Operationen abhalten lassen – das Risiko ist gering, und erfahrene Operateure können es weiter minimieren. Wichtig ist, nach Operationen auf Warnsignale zu achten und diese sofort abklären zu lassen.
Kann eine Fistel von selbst wieder heilen?
In seltenen Fällen ja, aber nur unter bestimmten Bedingungen: Die Fistel muss sehr klein sein (unter 3 mm Durchmesser), früh nach ihrer Entstehung erkannt werden, keine Infektion oder Entzündung aufweisen und das umgebende Gewebe muss gut durchblutet sein. Selbst dann liegt die Spontanheilungsrate nur bei 5-10%. Voraussetzung ist eine konsequente Blasenentlastung durch Dauerkatheter für mindestens 4-6 Wochen. Bei größeren Fisteln, Bestrahlungsfisteln oder Fisteln bei chronischen Entzündungen ist eine Spontanheilung praktisch ausgeschlossen. Wichtig: Auch wenn ein konservativer Therapieversuch unternommen wird, muss nach 6-8 Wochen überprüft werden, ob die Fistel verschlossen ist. Ist dies nicht der Fall, sollte nicht weiter abgewartet werden, sondern eine operative Versorgung erfolgen. Je länger eine Fistel besteht, desto mehr Komplikationen können auftreten (Infektionen, Hautschäden, psychische Belastung).
Wie lange muss ich nach einer Fistel-Operation im Krankenhaus bleiben?
Die Krankenhausverweildauer hängt von der Operationsmethode und dem Heilungsverlauf ab: Nach transvaginaler Fistelkorrektur (häufigste Methode bei vesikovaginalen Fisteln): 5-7 Tage. Nach transabdominaler Operation (Bauchschnitt): 7-10 Tage. Nach laparoskopischer/roboter-assistierter Operation: 3-5 Tage. Nach Darmresektion wegen vesikointestinaler Fistel: 10-14 Tage. Der Blasenkatheter bleibt auch nach Krankenhausentlassung noch 10-21 Tage liegen und wird ambulant entfernt. In dieser Zeit sollten Sie sich schonen und schwere körperliche Belastungen vermeiden. Vollständige Heilung und Belastbarkeit sind nach 6-8 Wochen erreicht. Planen Sie diese Zeit ein und organisieren Sie rechtzeitig Unterstützung für zu Hause – sei es durch Familie, ambulanten Pflegedienst oder 24-Stunden-Betreuung.
Kann ich nach einer erfolgreichen Fistelkorrektur wieder normal leben?
Ja, in den allermeisten Fällen. Nach erfolgreicher Operation und abgeschlossener Heilung sind Sie vollständig kontinent und können alle Aktivitäten wieder aufnehmen. Sport, Reisen, Sexualität – alles ist wieder möglich. Wichtig ist, die Nachsorgetermine einzuhalten und auf Warnsignale zu achten (erneuter Urinverlust, Infektionen). In seltenen Fällen (5-15%, abhängig von der Fistelart) kann es zu Rezidiven kommen, die eine erneute Operation erfordern. Manche Patientinnen entwickeln nach Fistelverschluss eine begleitende Belastungsinkontinenz, die dann durch Beckenbodentraining oder weitere Eingriffe behandelt werden muss. Psychisch kann es länger dauern, bis das Vertrauen in den eigenen Körper zurückkehrt. Viele Betroffene profitieren von psychologischer Unterstützung oder Selbsthilfegruppen. Insgesamt sind die Langzeitergebnisse nach erfolgreicher Fistelkorrektur aber sehr gut.
Welche Rolle spielt die Ernährung bei extraurethraler Inkontinenz?
Die Ernährung kann die Symptome beeinflussen, heilt aber nicht die anatomische Ursache. Wichtige Ernährungsempfehlungen: 1) Ausreichend trinken (1,5-2 Liter täglich), auch wenn es paradox erscheint – zu wenig Flüssigkeit konzentriert den Urin und erhöht das Infektionsrisiko. 2) Blasenreizende Lebensmittel meiden oder reduzieren: Kaffee, schwarzer Tee, Alkohol, scharfe Gewürze, Zitrusfrüchte, kohlensäurehaltige Getränke. 3) Bei vesikointestinalen Fisteln: ballaststoffreiche Ernährung zur Vermeidung von Verstopfung, die den Darm zusätzlich belastet. 4) Bei Übergewicht: Gewichtsreduktion entlastet den Beckenboden und kann begleitende Belastungsinkontinenz verbessern. 5) Prä- und Probiotika können die Darmflora stärken und Infektionen vorbeugen. Eine Ernährungsberatung kann individuell angepasste Empfehlungen geben.
Gibt es Selbsthilfegruppen für Menschen mit extraurethraler Inkontinenz?
Spezifische Selbsthilfegruppen nur für extraurethrale Inkontinenz sind selten, da diese Form sehr selten ist. Allerdings gibt es allgemeine Inkontinenz-Selbsthilfegruppen, in denen auch Betroffene mit extraurethraler Inkontinenz willkommen sind. Die Deutsche Kontinenz Gesellschaft e.V. bietet Informationen und vermittelt Kontakte zu regionalen Gruppen. Online-Foren und Selbsthilfegruppen in sozialen Medien ermöglichen Austausch mit anderen Betroffenen deutschlandweit. Der Austausch mit Menschen, die Ähnliches durchgemacht haben, kann enorm entlastend sein: Sie fühlen sich verstanden, erhalten praktische Tipps und Mut für die Behandlung. Auch für Angehörige gibt es Gruppen, in denen sie ihre Sorgen teilen können. Scheuen Sie sich nicht, Kontakt aufzunehmen – Sie sind nicht allein mit diesem Problem.
Kann ich während der Wartezeit auf eine Operation arbeiten gehen?
Das hängt von Ihrem Beruf und der Schwere der Inkontinenz ab. Bei kontinuierlichem, starkem Urinverlust ist Berufstätigkeit oft kaum möglich – die ständige Feuchtigkeit, der Geruch und die psychische Belastung machen es schwer, sich auf die Arbeit zu konzentrieren. Bürojobs mit Möglichkeit zu häufigen Pausen und Wäschewechsel sind eher machbar als körperlich anstrengende Tätigkeiten oder Jobs mit Kundenkontakt. Viele Betroffene lassen sich krankschreiben, bis die Operation erfolgt. Sprechen Sie offen mit Ihrem Arzt über Ihre berufliche Situation – er kann Sie krankschreiben, wenn die Arbeitsfähigkeit eingeschränkt ist. Manche Arbeitgeber ermöglichen auch vorübergehend Homeoffice, was die Situation erleichtert. Nach erfolgreicher Operation und Heilung (6-8 Wochen) ist in der Regel volle Arbeitsfähigkeit wieder gegeben.
Was passiert, wenn ich mich nicht operieren lassen möchte oder kann?
Wenn eine Operation nicht möglich oder gewünscht ist, bleibt die symptomatische Versorgung mit Inkontinenzhilfsmitteln. Dies ist keine Heilung, aber kann die Lebensqualität verbessern. Wichtig sind: 1) Hochabsorbierende Inkontinenzeinlagen mit häufigem Wechsel. 2) Intensive Hautpflege zur Vermeidung von Schäden. 3) Eventuell Dauerkatheter zur Blasenentlastung (reduziert den Urinverlust über die Fistel). 4) Antibiotika-Prophylaxe bei rezidivierenden Infektionen. 5) Psychologische Unterstützung zur Bewältigung der Belastung. 6) Professionelle Pflege oder 24-Stunden-Betreuung bei Überforderung. Langfristig können unbehandelte Fisteln zu Nierenschäden, chronischen Infektionen und schweren Hautschäden führen. Regelmäßige ärztliche Kontrollen sind wichtig, um Komplikationen frühzeitig zu erkennen. Manchmal ändert sich die Situation auch – Kontraindikationen für eine Operation können wegfallen, oder neue, schonendere Operationsmethoden werden verfügbar. Bleiben Sie im Gespräch mit Ihren Ärzten.
Wie erkläre ich meinem Partner oder meiner Familie meine extraurethrale Inkontinenz?
Offene Kommunikation ist wichtig, aber nicht leicht. Viele Betroffene schämen sich und schweigen, was die Belastung noch vergrößert. Tipps für das Gespräch: 1) Wählen Sie einen ruhigen Moment ohne Zeitdruck. 2) Erklären Sie sachlich, was extraurethrale Inkontinenz ist – viele Menschen kennen nur “normale” Inkontinenz und verstehen die Besonderheit nicht. 3) Beschreiben Sie Ihre Symptome und wie sie Ihren Alltag beeinträchtigen. 4) Teilen Sie Ihre Gefühle mit – Angst, Scham, Frustration. 5) Erklären Sie, welche Behandlung geplant ist und wie die Prognose aussieht. 6) Sagen Sie konkret, welche Unterstützung Sie brauchen. Die meisten Angehörigen reagieren verständnisvoll und sind froh, endlich zu wissen, was los ist. Manchmal hilft es, gemeinsam zum Arzt zu gehen, damit dieser die medizinischen Aspekte erklärt. Paartherapie kann unterstützen, wenn die Inkontinenz die Beziehung stark belastet. Denken Sie daran: Es ist eine medizinische Erkrankung, keine persönliche Schwäche.
Fazit: Extraurethrale Inkontinenz ist behandelbar
Die extraurethrale Inkontinenz ist eine seltene, aber belastende Form des unwillkürlichen Harnverlustes, die durch anatomische Anomalien außerhalb der normalen Harnwege verursacht wird. Ob angeborene ektope Harnleiter oder erworbene Fisteln nach Operationen, Geburten oder Entzündungen – die Auswirkungen auf die Lebensqualität sind erheblich.
Die wichtigste Botschaft dieses Ratgebers: Extraurethrale Inkontinenz ist in den meisten Fällen heilbar. Moderne Diagnostik ermöglicht eine präzise Lokalisation der Ursache, und operative Verfahren bieten Erfolgsraten von 85-95% bei erstmaliger Korrektur. Selbst bei komplexen Fällen oder Rezidiven gibt es Behandlungsoptionen.
Entscheidend ist, die Symptome ernst zu nehmen und nicht aus Scham zu schweigen. Je früher die Diagnose gestellt und die Behandlung eingeleitet wird, desto besser sind die Heilungschancen und desto geringer die psychosozialen Folgen. Wenn Sie oder ein Angehöriger kontinuierlichen Urinverlust über abnorme Wege bemerken, zögern Sie nicht, einen Urologen oder Gynäkologen aufzusuchen.
Bis zur definitiven Behandlung oder in Fällen, in denen eine Operation nicht möglich ist, können moderne Inkontinenzhilfsmittel und professionelle Unterstützung die Lebensqualität erheblich verbessern. Eine ganzheitliche Betreuung zu Hause ermöglicht ein würdevolles Leben trotz Inkontinenz und bewahrt die Selbstständigkeit.
Denken Sie daran: Sie sind nicht allein mit diesem Problem. Tausende Menschen in Deutschland leben mit extraurethraler Inkontinenz, und die allermeisten finden durch Behandlung oder Unterstützung einen Weg zurück zu Lebensqualität und Würde. Lassen Sie sich nicht entmutigen – Hilfe ist möglich und verfügbar.

Kostenlose Beratung zur 24-Stunden-Betreuung – wir finden die beste Lösung für Sie
Angebot anfordern Beraten lassenHinweis: Dieser Artikel dient der Information und ersetzt keine professionelle medizinische oder rechtliche Beratung. Alle Angaben entsprechen dem Stand 2025 und können sich ändern. Bei gesundheitlichen Fragen oder Beschwerden konsultieren Sie bitte immer einen Arzt. Die Diagnose und Behandlung extraurethraler Inkontinenz gehört in die Hände von Fachärzten (Urologen, Gynäkologen). Stand: Dezember 2025